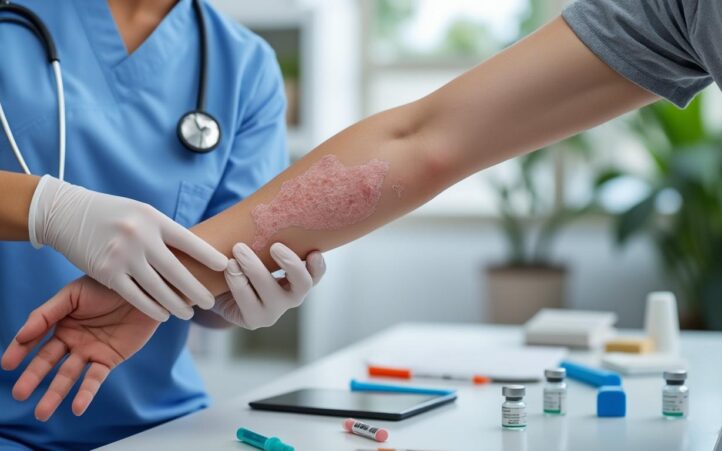
Biothérapie et psoriasis : comprendre la maladie pour mieux accepter le traitement
Le psoriasis n’est pas qu’une question de peau sèche ou de rougeurs isolées. Il s’agit d’une véritable maladie inflammatoire chronique, dans laquelle le système immunitaire se dérègle et attaque l’épiderme comme s’il devait se défendre contre un agresseur. Ce fonctionnement anormal repose notamment sur des lymphocytes T qui libèrent des médiateurs de l’inflammation, appelés cytokines, responsables des fameuses plaques rouges épaisses recouvertes de squames blanches. Comprendre ce mécanisme est essentiel pour saisir pourquoi la biothérapie a changé la donne dans le traitement du psoriasis.
En France, près d’un million de personnes vivent avec cette pathologie, avec des formes très variables. Certaines ne présentent que quelques plaques au niveau des coudes ou du cuir chevelu, d’autres voient leur corps couvert de lésions, parfois associées à des douleurs articulaires invalidantes. Dans ces cas sévères, le retentissement sur la qualité de vie est majeur : impossibilité de pratiquer certains sports, gêne au travail, choix des vêtements dicté par les plaques, sans parler du regard des autres.
Sur le plan biologique, le rythme de renouvellement des cellules de la peau est complètement bouleversé. Alors qu’une peau « classique » se renouvelle en environ 28 jours, celle atteinte de psoriasis se renouvelle en 4 ou 5 jours. Cette accélération produit un empilement de cellules immatures et de peaux mortes, d’où les plaques épaisses et squameuses. Les biothérapies ciblent justement quelques maillons précis de cette cascade inflammatoire : TNF-alpha, interleukine 23, interleukine 17. En bloquant ces molécules, le message « feu rouge » envoyé à la peau est atténué.
Pour illustrer ce mécanisme, on peut penser à un feu de circulation en panne qui reste bloqué au rouge. Les traitements locaux traditionnels (crèmes à base de cortisone ou de dérivés de la vitamine D) reviennent à poser des barrières temporaires pour contourner le feu. La biothérapie, elle, essaie plutôt de réparer le système de commande pour que le feu repasse au vert plus souvent. Cette logique d’immunomodulateur, c’est-à-dire de modulation ciblée de la réponse immunitaire, explique l’efficacité parfois spectaculaire observée, même dans les formes très sévères.
Cette innovation ne concerne pas seulement la peau. Dans les formes de rhumatisme psoriasique, où les articulations deviennent douloureuses, gonflées et raides, certaines biothérapies réduisent à la fois les lésions cutanées et les symptômes articulaires. Là encore, c’est parce qu’elles agissent en amont sur le terrain inflammatoire global, et pas seulement en surface.
Pourtant, malgré ces résultats, une minorité de patients éligibles bénéficie actuellement de ces traitements. Les contraintes de prescription initiale à l’hôpital, la crainte des effets secondaires et parfois la peur de « perdre » le contrôle du patient entre l’hôpital et la ville freinent encore leur utilisation. Les études réalisées dans des services spécialisés ont montré que moins de 6 000 personnes en France recevaient une biothérapie pour psoriasis, alors que les formes modérées à sévères sont bien plus nombreuses.
Un autre point clé à avoir en tête : une biothérapie ne « guérit » pas à vie le psoriasis. Elle le contrôle. Tant que le traitement est poursuivi, la maladie reste généralement nettement atténuée, voire quasi invisible. À l’arrêt, l’inflammation peut revenir progressivement, comme si on coupait le son d’une alarme sans réparer entièrement le système. Cette dimension à long terme implique un vrai projet de vie autour du suivi médical, de l’organisation des injections et de la prévention des complications.
Pour de nombreuses personnes, accepter cette idée n’est pas évident. Un personnage comme Claire, 42 ans, cadre active, qui découvre une indication de biothérapie après des années de cortisone et de photothérapie, se demande souvent : « Est-ce que je vais devoir m’injecter ce médicament toute ma vie ? ». C’est précisément en comprenant le fonctionnement de la maladie et des biothérapies que l’on peut transformer cette injonction ressentie comme une contrainte en véritable levier d’optimisation de sa santé globale.
Cette première étape de compréhension ouvre la voie à un autre enjeu tout aussi important : comment associer ce traitement innovant à une hygiène de vie anti-inflammatoire pour amplifier les bénéfices et réduire les risques d’effets secondaires ?
Biothérapie du psoriasis : fonctionnement, types de médicaments et rôle immunomodulateur
Le mot biothérapie peut sembler impressionnant, mais il désigne finalement une famille de médicaments dont le point commun est d’être obtenus grâce aux techniques de biologie moderne. Concrètement, des cellules, souvent d’origine animale, sont cultivées en laboratoire pour fabriquer des anticorps capables de cibler précisément une molécule impliquée dans le psoriasis. Ces anticorps sont des protéines fragiles, qui ne supportent ni la chaleur ni l’acidité du tube digestif. C’est pourquoi le traitement se fait toujours par voie injectable, soit sous la peau, soit en perfusion.
Historiquement, les premières biothérapies approuvées dans le psoriasis ont été les anti-TNF alpha. Le TNF-alpha est une cytokine essentielle dans de nombreuses réactions d’inflammation, utile pour défendre l’organisme contre les infections. Dans le psoriasis, son activité est toutefois excessive. Les anti-TNF (étanercept, adalimumab, infliximab, certolizumab pegol…) agissent comme des « bouchons » qui se fixent sur cette molécule et empêchent son action. Résultat : moins d’activation inflammatoire, et, chez beaucoup de patients, une très nette amélioration des lésions.
Une deuxième génération a ciblé le couple interleukine 12–23, puis spécifiquement l’IL-23 seule. Des molécules comme l’ustekinumab ou d’autres anticorps dirigés contre l’IL-23 ont apporté de nouvelles options, notamment pour les patients qui ne répondaient pas ou plus aux anti-TNF. Ces médicaments ont montré une bonne efficacité à long terme, avec parfois des schémas d’injection espacés (toutes les 8 à 12 semaines), ce qui allège la vie quotidienne.
Plus récemment, les anti-IL-17 (secukinumab, ixekizumab, brodalumab, bimekizumab) se sont imposés comme une des classes les plus puissantes pour obtenir une peau presque entièrement nettoyée des plaques. L’IL-17 joue un rôle central dans la prolifération excessive des cellules cutanées. La bloquer revient à couper un amplificateur sonore qui hurle en permanence sur les kératinocytes. Dans les registres de suivi, certains de ces traitements atteignent des taux très élevés de patients presque indemnes de lésions après quelques mois seulement.
Ces différentes biothérapies sont toutes des immunomodulateurs. Elles n’éteignent pas totalement le système immunitaire, comme le ferait une chimiothérapie lourde, mais le réorientent. C’est un point fondamental pour comprendre le rapport bénéfices/risques. Grâce aux registres internationaux, on sait désormais que le risque infectieux global reste maîtrisé, à condition de respecter les consignes : dépistage de la tuberculose latente, mise à jour des vaccins (pneumocoque, grippe…), vigilance en cas de fièvre et suivi médical régulier.
Ces médicaments ne se choisissent pas au hasard. Le dermatologue tient compte de l’âge, du poids, des antécédents d’infections, de la présence ou non d’atteintes articulaires, mais aussi du mode de vie. Une personne très mobile, qui voyage souvent pour le travail, appréciera un schéma d’injection espacé, avec peu de contraintes de transport et de conservation. À l’inverse, quelqu’un qui préfère un contact régulier avec les équipes soignantes pourra débuter par des perfusions en hôpital de jour avant d’envisager l’auto-injection à domicile.
La question du coût ne peut pas être ignorée. Les biothérapies représentent un investissement important pour le système de santé. C’est d’ailleurs pour cette raison qu’une partie d’entre elles n’est prise en charge qu’à certaines conditions : psoriasis grave, échec ou contre-indication d’au moins deux traitements systémiques classiques (méthotrexate, ciclosporine, acitrétine, photothérapie…). Depuis 2015, l’arrivée des médicaments dits « biosimilaires » de certains anti-TNF a permis de réduire partiellement la facture tout en conservant une efficacité équivalente, démontrée par des études précliniques et cliniques spécifiques.
Il est intéressant de noter que la logique de ces traitements dépasse le seul cadre cutané. D’autres maladies inflammatoires chroniques, comme la maladie de Crohn, bénéficient aussi de biothérapies anti-TNF ou anti-IL. Pour comprendre comment ces approches se croisent, on peut consulter par exemple un article dédié au traitement de la maladie de Crohn, qui met en lumière des enjeux similaires d’immunomodulation et de gestion au long cours.
Cette vision globale de la biothérapie ouvre une nouvelle question, plus personnelle : comment intégrer ce type de médicament dans un projet de vie qui inclut aussi l’activité physique, la gestion du stress et le soin de la sphère digestive, souvent impliquée dans les maladies inflammatoires ? C’est là que l’alimentation et l’hygiène de vie deviennent des alliées majeures pour optimiser le terrain.
Optimiser sa biothérapie du psoriasis par l’alimentation et le mode de vie
Une fois la biothérapie mise en place, un réflexe peut consister à s’en remettre entièrement au médicament. Pourtant, l’inflammation qui alimente le psoriasis est fortement influencée par l’alimentation, la sédentarité, le sommeil, le stress et la santé digestive. Agir sur ces leviers ne remplace pas le traitement, mais renforce son efficacité et peut contribuer à limiter certains effets secondaires comme la prise de poids, la fatigue ou les troubles digestifs.
Le premier axe d’optimisation consiste à adopter une alimentation à dominante anti-inflammatoire, proche d’un régime méditerranéen revisité. L’objectif est de faire baisser en douceur le « bruit de fond » inflammatoire, pour que la biothérapie ait moins de travail à fournir. Plusieurs principes simples peuvent guider cette démarche.
Il est utile de penser en termes d’« ajouter » et de « supprimer » :
- Ajouter une grande part de fruits et légumes frais, de saison, jusqu’à ce qu’ils représentent environ 70 % de l’assiette.
- Ajouter des huiles vierges riches en oméga-3 (olive, lin, noix, colza), utilisées de préférence à cru.
- Ajouter des céréales complètes ou semi-complètes, riches en fibres, pour stabiliser la glycémie et soutenir le microbiote.
- Ajouter des épices et herbes aromatiques à fort pouvoir anti-inflammatoire, comme le curcuma, le thym ou l’origan.
- Ajouter deux portions hebdomadaires de poissons gras (sardine, maquereau, hareng, saumon sauvage).
- Supprimer autant que possible les aliments ultra-transformés, riches en sucres ajoutés, farines blanches et graisses industrielles.
- Supprimer ou réduire nettement les produits laitiers de vache si l’on observe qu’ils aggravent les symptômes.
- Supprimer le grignotage sucré (sodas, biscuits, barres chocolatées), grand pourvoyeur d’inflammation silencieuse.
Ce type de transition n’a pas seulement un intérêt théorique. Des personnes souffrant de psoriasis rapportent souvent une réduction des démangeaisons et des poussées après quelques semaines d’un tel rééquilibrage. Parallèlement, la santé digestive se trouve améliorée, ce qui joue un rôle indirect mais important sur l’immunité. Pour approfondir cette dimension, on peut par exemple se référer à des ressources centrées sur la santé digestive et l’équilibre intestinal, car un intestin en forme est l’un des piliers d’un système immunitaire mieux régulé.
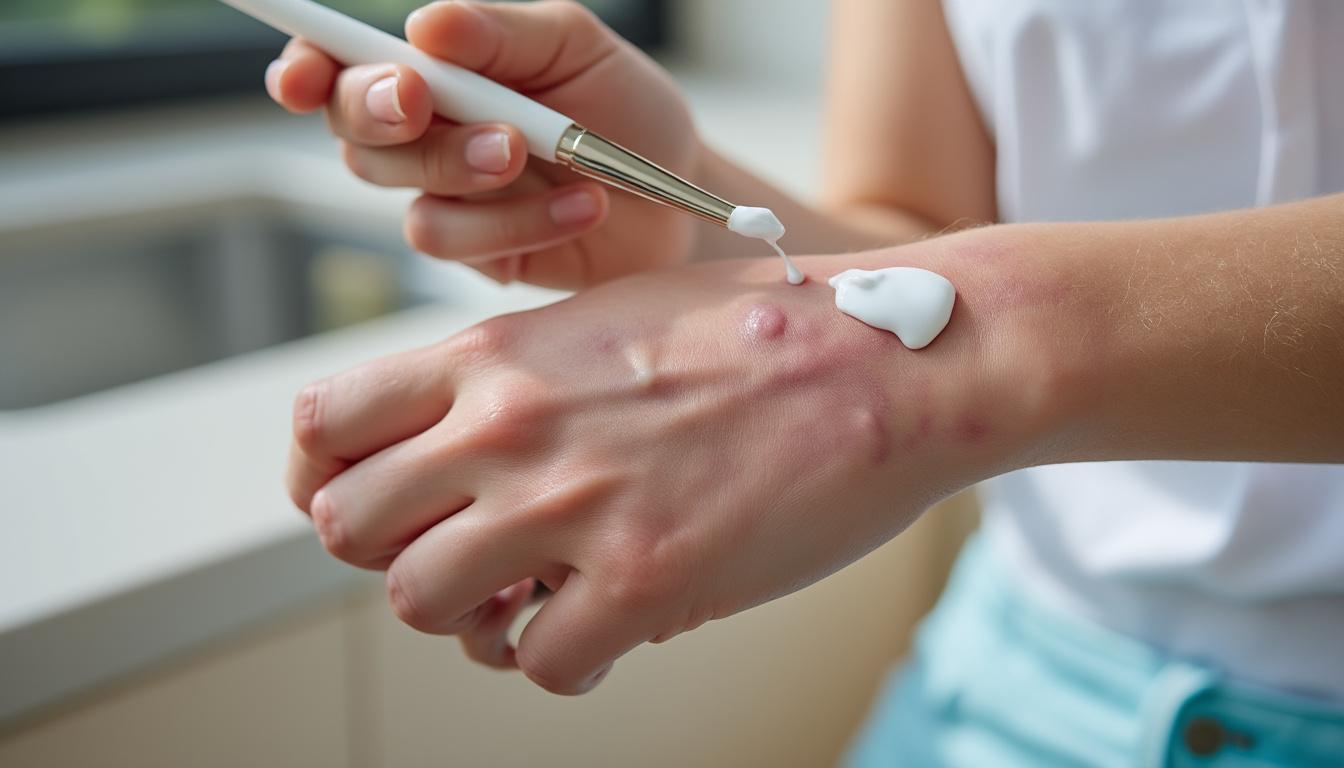
Les plantes et compléments peuvent également épauler la biothérapie. La consoude sous forme de baume, appliquée localement, aide à apaiser les lésions et à favoriser la réparation cutanée. La bardane, prise en tisane ou en gélules (hors contre-indications), agit comme un soutien interne des émonctoires et contribue à réduire certaines manifestations cutanées. Le zinc, les oméga-3 concentrés et la curcumine sont autant d’outils complémentaires, à utiliser avec l’avis du médecin ou du pharmacien pour éviter les interactions.
L’hygiène de vie ne se limite pas à l’assiette. Le mouvement régulier, même modéré, réduit l’inflammation systémique, améliore le sommeil et soutient l’humeur. Une marche rapide quotidienne, quelques séances de renforcement musculaire hebdomadaires et un travail doux de mobilité articulaire peuvent transformer le ressenti de la maladie. À l’inverse, la sédentarité prolongée favorise la raideur, la prise de poids et la perception douloureuse des articulations.
Le stress chronique agit comme un véritable carburant pour le psoriasis. Mettre en place des rituels simples – respiration profonde, méditation courte, écriture, temps de déconnexion numérique le soir – participe aussi à l’optimisation globale du terrain. Beaucoup de patients constatent d’ailleurs que les poussées les plus marquées surviennent après des périodes de tension professionnelle ou familiale.
Enfin, certains font le lien entre leur psoriasis et des troubles intestinaux récurrents : ballonnements, douleurs, parfois diarrhée matinale et inconfort digestif. Dans ces cas, une prise en charge digestive adaptée, menée avec un professionnel de santé, peut avoir un impact positif indirect sur la peau. Là encore, l’idée n’est pas d’opposer médecine conventionnelle et approche globale, mais de les faire dialoguer au service de la qualité de vie.
L’important, au final, est de comprendre que la biothérapie pose le socle médical, tandis que l’alimentation, le mouvement et la gestion du stress bâtissent la maison autour. C’est cette combinaison qui permet au traitement de s’exprimer pleinement.
Effets secondaires, suivi médical et gestion du risque avec une biothérapie psoriasis
Tout traitement puissant implique une vigilance particulière, et la biothérapie du psoriasis ne fait pas exception. Les effets secondaires les plus surveillés concernent le risque d’infections. Bloquer le TNF-alpha ou certaines interleukines revient, en partie, à desserrer le verrou d’une défense naturelle contre certains microbes. C’est pourquoi un bilan complet est effectué avant de débuter : recherche d’une tuberculose latente, bilan hépatique, parfois vérification d’anciens antécédents infectieux.
Les grandes études de suivi, qui regroupent des milliers de patients sur plusieurs années, apportent néanmoins un message rassurant. Les taux d’infections sévères observés sous certains anti-TNF ou sous ustekinumab sont comparables à ceux de traitements systémiques plus anciens comme le méthotrexate. D’autres molécules, comme l’infliximab, exposent à un risque un peu plus élevé, d’où la nécessité d’un suivi médical serré et de choix personnalisés.
L’une des règles d’or reste de consulter rapidement devant toute fièvre inexpliquée, toux persistante, gêne respiratoire ou douleur inhabituelle. Il ne s’agit pas de vivre dans la peur, mais d’avoir ce réflexe simple qui permet de traiter tôt une éventuelle infection. La relation de confiance avec le dermatologue, le médecin traitant ou le rhumatologue est alors centrale. C’est elle qui autorise les ajustements fins : espacement des injections, changement de molécule, pause temporaire en cas de chirurgie ou d’infection importante.
D’autres effets secondaires potentiels existent, selon les molécules : réactions locales au point d’injection, maux de tête, troubles digestifs modérés, fatigue transitoire après l’injection. Globalement, ces manifestations restent souvent gérables avec des mesures simples : hydratation, adaptation de l’horaire d’injection, application de froid local, discussion sur les horaires de vie et de travail. Le plus important est de ne pas minimiser ce que l’on ressent : remonter l’information permet d’ajuster le protocole et d’éviter le découragement.
La confrontation au mot « immunosuppresseur » suscite parfois des peurs majeures, alimentées par des recherches isolées sur internet. Or les biothérapies du psoriasis sont avant tout des immunomodulateurs : elles ciblent des voies précises plutôt que de « casser » tout le système immunitaire. La nuance est essentielle. De la même façon qu’une injection d’acide hyaluronique dans un genou arthrosique, décrite par exemple dans ce type de article sur l’injection hyaluronique du genou, ne remplace pas une bonne hygiène de vie articulaire, une biothérapie bien conduite nécessite un soutien global de l’organisme.
Un autre enjeu est la durée. Les biothérapies sont pensées comme des traitements continus, sans terme prédéfini. La décision d’interrompre repose sur un dialogue entre le médecin et la personne concernée. Certains souhaitent tenter un arrêt après plusieurs années de rémission cutanée complète, en sachant qu’une rechute est possible et que la reprise de la biothérapie peut, dans certains cas, être un peu moins performante qu’au début. D’autres préfèrent continuer tant que la tolérance est bonne et que la qualité de vie reste maximale.
Cette logique du long cours est similaire à ce que l’on observe dans d’autres maladies inflammatoires chroniques, comme la maladie de Crohn. Cela explique pourquoi les questions autour du caractère héréditaire ou des risques à long terme de ces pathologies sont si fréquemment posées. Les préoccupations sont les mêmes : continuer à vivre pleinement, malgré une maladie qui ne disparaît pas complètement.
Dans ce contexte, se construire une routine de surveillance claire simplifie beaucoup le quotidien. Par exemple :
- Planifier à l’avance les prises de sang de contrôle et les visites chez le spécialiste.
- Tenir un petit carnet (ou une application) avec les dates d’injection, les éventuels symptômes inhabituels et l’évolution des plaques.
- Anticiper les voyages en vérifiant les conditions de transport et de conservation des médicaments.
- Échanger avec son entourage proche sur la conduite à tenir en cas de fièvre ou de malaise.
Ces gestes simples réduisent le sentiment d’incertitude et permettent d’aborder la biothérapie non comme une menace, mais comme une composante structurée d’un projet de santé. Cette solidité du cadre facilite ensuite le travail sur la dimension émotionnelle et l’acceptation de l’image corporelle.
Qualité de vie, psychologie et parcours de soins : tirer le meilleur de son traitement immunomodulateur
Au-delà des courbes d’efficacité et des données biologiques, la réussite d’une biothérapie se mesure surtout à l’amélioration concrète de la qualité de vie. Retrouver le plaisir de porter des manches courtes, oser retourner à la piscine, ne plus passer des heures à gratter des plaques qui desquament sur les draps : ces détails en apparence banals marquent en réalité un tournant intérieur profond.
Pourtant, ce changement ne se fait pas toujours en un claquement de doigts. Quand le psoriasis est présent depuis l’adolescence, il a pu façonner une identité, des habitudes sociales, parfois même des stratégies de protection (humour, retrait, perfectionnisme). Quand la peau s’apaise enfin, la personne doit parfois apprivoiser un nouveau rapport à son corps. C’est là qu’un accompagnement psychologique ou des groupes de parole spécifiques au psoriasis peuvent être précieux.
Le parcours de soins joue un rôle structurant dans cette transformation. Un dermatologue qui prend le temps d’expliquer la logique de l’immunomodulateur, les éventuels effets secondaires, les alternatives disponibles en cas d’échec, crée petit à petit une alliance thérapeutique solide. Le sentiment de « subir » un médicament lourd laisse alors place à une co-construction : choix informé de la molécule, discussion sur la fréquence des injections, ajustement en fonction des projets de vie (grossesse, voyage à l’étranger, changement de travail).
Dans certains cas, la présence d’autres maladies inflammatoires associées, comme une atteinte intestinale de type Crohn, complique encore le tableau. Les questions autour du risque de mourir d’une maladie de Crohn ou de la chronicité de ces pathologies résonnent alors fortement avec la peur d’une maladie « à vie ». Pourtant, dans la grande majorité des situations, une alliance judicieuse entre biothérapies, hygiène de vie et suivi médical structuré permet de conserver une espérance de vie proche de la normale et, surtout, une vie quotidienne beaucoup plus confortable.
Un exemple concret aide à mieux se représenter ce chemin. Prenons Julien, 35 ans, qui vit avec un psoriasis en plaques depuis l’enfance. Après des années de traitements locaux, de cures de photothérapie et de poussées articulaires douloureuses, il commence une biothérapie anti-IL-17. En quatre mois, sa peau change radicalement. Il n’ose pourtant pas tout de suite modifier ses habitudes vestimentaires. Petit à petit, encouragé par son entourage et son dermatologue, il expérimente : d’abord des manches trois-quarts, puis un t-shirt à la salle de sport, puis la plage. La biothérapie a agi sur l’inflammation, mais tout le reste – confiance, estime de soi, plaisir à bouger – s’est reconstruit grâce au travail intérieur et aux changements de mode de vie.
Cette dimension psychologique répond aussi à un enjeu majeur : l’observance. Un traitement ne peut être pleinement efficace que s’il est pris avec régularité. Or, en l’absence de symptômes visibles, certains peuvent être tentés d’espacer eux-mêmes les injections, voire de les arrêter sans en parler. Plus le lien avec l’équipe soignante est de qualité, plus ces hésitations peuvent être discutées à temps, sans culpabilisation.
Enfin, la question du regard social ne doit pas être minimisée. De nombreuses personnes atteintes de psoriasis décrivent un sentiment d’isolement, de honte, voire de dégoût de soi. Le fait de voir que la médecine « prend au sérieux » leur maladie à travers des traitements de pointe comme les biothérapies envoie un message implicite puissant : ce que vous vivez est réel, digne d’attention, et mérite des solutions ambitieuses. Cet aspect symbolique renforce la motivation à prendre soin de soi, à travailler son hygiène de vie et à maintenir le dialogue avec les soignants.
En conjuguant progrès thérapeutiques, alimentation anti-inflammatoire, activité physique adaptée et soutien émotionnel, la biothérapie cesse d’être seulement une injection à faire régulièrement. Elle devient l’un des piliers d’un projet global, tourné vers plus de liberté, moins de douleur et une réconciliation progressive avec son corps.